Proteză, hernie, osteochondroză - dacă sunt diagnosticați, pacienții din chirurgi se grăbesc imediat fără metode de tratament conservatoare, dar acest lucru este greșit.
Conform statisticilor, 84% dintre persoanele rănite cel puțin o dată în viața lor. Coloana vertebrală și mușchii din jur fac parte din sistemul musculo -scheletic. Drept urmare, daunele lor sunt adesea însoțite de durere care poate apărea corpului sau corpurilor capului și corpului și devin mai slabe în pace. Anatomic, coloana vertebrală este prezentată prin alternarea vertebrelor și a discurilor intervertebrale. Acestea din urmă sunt supuse procesului de degenerare în timp, ceea ce duce la formarea de proiecții și hernie. Aceste structuri pot provoca dureri în sine și pot provoca dureri prin comprimarea structurilor vecine - rădăcini nervoase și ligamente ale coloanei vertebrale. În unele cazuri, puteți provoca o stenoză (îngustare) a canalului coloanei vertebrale (spațiu în care se află măduva spinării).
Printre altele, vertebrele sunt conectate prin articulații paarfacetten, structura este mai încăpățânată decât discul intervertebral. Daunele dvs. în 15-65% din cazuri provoacă dureri de spate. Până la 30% din durerea din zona inferioară a spatelui se datorează leziunii Sacrelor și a articulației ilegale, o structură împerecheată care leagă sacrul și oasele pelvisului. În cele din urmă, fiecare iritare crește tonul mușchilor, ceea ce provoacă un sindrom miofascial separat în timp.
De regulă, activitatea fizică duce la dureri de spate, în special în cazurile în care acestea devin exprimate sau intensive sau dacă sunt generate într -o poză nefirească sau dacă sunt conectate la o ședere lungă într -o poziție forțată, de exemplu în spatele bicicletei unei mașini sau pe un desktop. Greutatea corporală și antrenamentul fizic al unei persoane au o importanță deosebită, deoarece severitatea încărcăturii este întotdeauna relativă.
Care sunt motivele dezvoltării sale?
It is impossible to clearly refer to the causes of the development of osteochondrosis, but a number of factors that contribute to the occurrence of this disease can be displayed: poor physical development, a violation of metabolism in the body, the genetic predisposition, an inappropriate attitude, an extended stay in a pose (for example before the computer monitor), hypodynamy, hypodynamy, hypodynamy. De regulă, aceste motive sunt combinate cu nutriția irațională.
Ce să faci când există dureri în spate?
Cea mai importantă regulă nu este medalia pentru tine!
În primul rând, este necesar să ajungeți la o întâlnire cu un neurolog sau neurochirurg. Pentru a determina un diagnostic precis, este necesară o examinare cuprinzătoare a pacientului, care include în mod necesar radiografie a coloanei vertebrale și a tomografiei (rezonanță magnetică sau X -ray calculată. Scopul acestui sau acestui studiu ar trebui să fie realizat doar de către medicul ieftin pe baza unei imagini clinice specifice.
Suportul farmaceutic de osteocondroză a coloanei vertebrale include nu numai eliminarea sindromului de durere, ci și eliminarea rădăcinii. Medicul prescrie terapie complexă (terapie medicamentoasă, fizioterapie, acupunctură, balneoterapie)
Îngrijirea terapeutică complexă a osteochondrozei include corectarea puterii și a stilului de viață (stilul de viață sănătos și activ, volumul optim de educație fizică), în unele cazuri - medicamente ale condroprotectorilor care îmbunătățesc starea țesutului cartilajului.
Principala afișare pentru tratamentul chirurgical pentru bolile degenerative-distonice ale coloanei vertebrale este ineficiența terapiei medicamentoase conservatoare timp de 4 până la 6 săptămâni, durerea nu este conștient și din ce în ce mai slabă la picioare care pot fi însoțite în o serie de cazuri de incontinență urinară. Un tratament timpuriu și necorespunzător în astfel de situații poate duce la o serie de consecințe și complicații nedorite până la dizabilitate.
Durerea de spate este recunoscută drept cea mai frecventă. Experții explică acest lucru caracteristicilor anatomiei umane. Chestia este că coloana vertebrală este expusă vieții unei persoane: din momentul în care se ridică în picioare în copilărie până la moartea sa. Coloana vertebrală este redusă și mai devreme sau mai târziu probleme în aproape toată lumea. Cele mai frecvente diagnostice făcute cu dureri de spate: „osteochondroză” și „radiculită”, în timp ce pacienții le folosesc adesea singuri și prescriu tratament fără a avea sfaturi. Chiar și pentru aceste diagnostice, care, așa cum se pare, aparent, au auzit, există adesea motive pentru care doar un specialist cu experiență poate determina.
Ce doare acolo?
În marea majoritate (aproximativ 95%), durerea este asociată cu mușchii, ligamentele și articulațiile. Oamenii sunt chemați să -și tragă spatele. Această durere este incomodă, dar nu impresionantă și, în majoritatea cazurilor, singură în 2-3 zile.
3-4% din durere este cu radiculopatie (radiculită) - deteriorarea rădăcinii coloanei vertebrale. De obicei este deteriorat de o hernie. Durerea dispare atunci când edemul, care este cauzat de compresie, rulează.
1-2% din durerile de spate sunt cauzate de leziuni sau boli inflamatorii ale coloanei vertebrale, procese oncologice, boli ale sistemului cardiovascular sau ale tractului gastrointestinal în care sindromul durerii poate merge în spate. Acesta este cel mai periculos tip de dureri de spate. Pentru a exclude aceste patologii, asigurați -vă că consultați un medic.
Nu puteți întârzia
Principalul indicator de care aveți nevoie de îngrijiri medicale este regularitatea durerii. Dacă sunteți răsucit din când în când, nimic nu este cel mai probabil greșit. Dacă durerea de intensitate scăzută sau medie este urmărită fără încetare, nu puteți ezita. Este urgent să consultați un medic dacă durerea este însoțită de o creștere a temperaturii sau durerea crește pe fondul tratamentului.
Tipuri de durere
Medicii disting 3 tipuri de durere care se simt cel mai des în spate. Sarcina medicului este de a determina exact ce fel de durere este preocupat de pacientul care l -a contactat, deoarece fiecare dintre ei este tratat exclusiv în felul lor.
Durere nociceptivă Sau mai ușor, durerea în receptori - la piele, mușchi, ligamente, articulații - sunt considerate cele mai frecvente. Motivele care o provoacă în razele X sau utilizarea tomografiei computerizate nu sunt de obicei vizibile. În acest caz, specialistul face diagnosticul pe baza simptomelor despre care vorbește pacientul. Cauzele crampei musculare pot fi, de exemplu, activitate fizică dacă o persoană s -a aplecat ceva greu, puternic sau o diferență de temperatură (un exemple frecvente de aer condiționat exemplar). Acest tip de durere este tratat cu două tipuri de medicamente.
Durerea acută este tratată cu calmante de medicamente antiinflamatorii și medicamente care relaxează mușchii. În acest caz, nu poate exista altă terapie. Dacă sindromul durerii este îndepărtat, recomandăm pacientului să consolideze mușchii prin educația fizică. Acesta este tratamentul și prevenirea bolii pentru viitor.
Exercițiile fizice nu numai că contribuie la întărirea mușchilor, dar contribuie și la producerea de endorfine, precum și la serotonină și norepinefrină în corp. Aceste substanțe cresc pragul durerii unei persoane și îndepărtează starea de spirit depresivă.
Durere neuropatică Sau durerea nervului, oamenii sunt mai cunoscuți ca radiculită. Acest tip de durere la om apare în special atunci când hernia vertebrală crește și terminațiile nervoase sunt blocate. În același timp, experții și întreaga comunitate profesională avertizează despre diagnosticul necorespunzător în cazurile în care X -RAY și UTILIZAREA RMN se dovedesc că hernia sau un alt tip de uzură a coloanei vertebrale sunt disponibile, dar nu este atât de important să influențeze nervul. Este necesar să înțelegem cu atenție adevărata cauză a durerii. Este posibil ca un crampe musculare să fie de vină și acest tip de durere să fie complet diferit, iar tratamentul diferă. Ceea ce este considerat osteocondroză se manifestă nu numai din durere, ci și în normă.
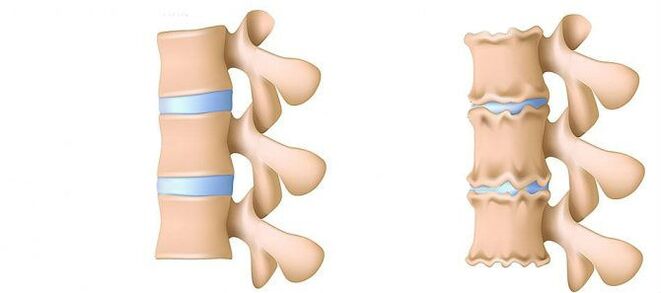
Osteochondroza este un semn al îmbătrânirii corpului. Cu toate acestea, „osteochondroza” și „durerea” nu sunt aceleași. Întrucât practic nu există terminații nervoase în țesutul osos, plumbul (stadiul inițial al herniei discului intervertebral. - Auth.) Sau o hernie nu poate răni. Chiar și studiile au fost efectuate: MRT -urile au fost efectuate, grupuri de oameni - au ales, în principal cei care nu s -au adresat niciodată unui medic cu plângeri cu privire la durerile de spate, dar au găsit hernie și osteochondroză.
În plus, medicul dă exemple atunci când pacienții au primit tratament - și au avut loc, deși osteocondroza a rămas în imagine. Osteochondroza astăzi este un concept care este utilizat la nivel local.
Există țări în care cuvântul „osteochondroză” nu este deloc utilizat. Anul trecut au spus oficial că acest diagnostic a fost făcut de neurologii din generația trecută. În străinătate, când pacientul vine la recepție și spune că spatele îi doare, este diagnosticat cu dureri nespecifice în spate, dar se presupune că o persoană încarcă mușchii.
Confirmarea faptului că durerea este cauzată exact de radiculită și nu de spasm, pentru specialiști simptomul sub formă de durere în spatele spatelui care dă nervul în picior este cel mai frecvent pentru specialiști.
Cauza durerii nervoase poate fi, de asemenea, complicații cauzate de diabet și herpes. În diabetul zaharat, pacienții se plâng adesea de durere, deoarece această boală dăunează sistemului nervos. Nevralgia postherpetică se caracterizează prin benzi cutanate de -a lungul nervului deteriorat și în consecință durerea. Există medicamente speciale pentru tratamentul durerii nervoase.
Anti -epileptice și antidepresive sunt utilizate pentru a trata durerea neuropatică. Numele medicamentelor acestei orientări a pacienților trebuie adesea să se sperie, de aceea este important să explice că crește antidepresivele pragului durerii. Acestea sunt standardele de tratament al durerii.
Durere psihogenă Sau cronică. Acest tip de durere nu este cauzat de schimbările fizice ale corpului uman, starea sa mentală. În acest caz, simptomele torturează pacientul mult timp. În același timp, de obicei te doare nu numai spatele.
Se întâmplă ca oamenii să vină și să-mi fie din cap, să spunem constant. Întrebați: Ceva greu? NU! Și nu există o localizare clară. În acest caz, putem ajunge la concluzia că pacientul a redus pragul durerii și un analizor de durere care se află în creier se simte constant. Poate provoca dureri la un astfel de pacient: suprasarcină, stres, un sentiment de frică.

În acest caz, anaestezii nu ajută. De obicei, specialiștii prescriu antidepresive cu durere cronică, educație fizică, dar uneori este suficient să găsești un motiv cu un psiholog sau psihiatru.
O tânără care s -a plâns de dureri de spate: șase luni, spune el, este torturată. Am recomandat să merg la un psiholog și la educație fizică. Câteva zile mai târziu a devenit din nou complet sănătoasă, fără a lua medicamente. Psihologul a ajutat -o să înțeleagă că cauza durerii stresante: a avut probleme în familie, educația fizică a ajutat să se relaxeze.
AcasăCele mai eficiente mijloace sunt medicamentele orale antiinflamatorii. Doar nu exagerați - sunteți în siguranță doar pentru prima dată. Dacă este utilizat de mult timp, un astfel de medicament poate provoca ulcere și sângerare în mucoasa gastrică. Tratamentul tradițional la domiciliu - nu unguentele steroizi - poate fi utilizat doar ca măsură suplimentară. Sunt inofensive, dar ineficiente. Carset oferă, de asemenea, relief - Fixarea descărcă coloana vertebrală, ameliorează crampe și limitează mișcările ascuțite. Doar corsetul trebuie să fie de obicei - elastic, nu se încălzește.
Dacă tratamentul nu are niciun efect timp de trei zile, ar trebui să consultați un medic care produce blocajul cu injecții anti -inflamatorii. Datorită îndepărtării crampelor și relaxării mușchilor, durerea pleacă imediat și des pentru totdeauna.
Interzis!
Baie și masaj sub interdicția strictă. Îmbunătățesc edem și durere.
Contactați terapeuți manuali din ziar. Terapia manuală este zona în care fiecare specialist este trei sute de șarlatani. Dacă doriți cu adevărat să găsiți un medic bun, trebuie să contactați clinici certificate în cazul în care specialiștii absolvenți lucrează.
Este important să se stabilească corect tactica tratamentului. Acest lucru trebuie făcut de un neurolog sau neurochirurg. Este periculos să -ți tratezi singur spatele. 30% dintre pacienții din departamentul neurochirurgical au încercat metodele de tratament acasă și s -au adus într -un pat de spital.
Dacă pastilele nu ajută
Dacă tratamentul medicamentos nu oferă un terapeut sau un neuropatolog în termen de 3 până la 6 luni și durerea continuă să tortureze pacientul, medicul este obligat să transmită pacientului unui alt specialist. În unele situații, fizioterapia poate oferi un sprijin considerabil. Este potrivit pentru primele două tipuri de durere: în receptori și nervi. Fizioterapia este prescrisă pacienților cu alergie la medicamente sau probleme la stomac.
Din acest motiv, tratamentul trece, dar nu există niciun efect, pacienții adesea dificil cu depresia, așa că abordăm tratamentul lor de multidisciplinar cu participarea diverșilor specialiști: neuropatologi, psihologi, fizioterapeuți, neuroșoare.
Metodele utilizate de fizioterapeuții interni sunt împrumutați de la colegii ruși Stimularea electrică intracanică. Principiul său este acela că un electrod special de unic de unică folosință care se ocupă de bariera pielii pentru a se oferi direct în focalizarea durerii. Diagnostice în care este prescrisă această procedură, inclusiv o plumb și hernie. Potrivit experților, procedura este plăcută și nu necesită ameliorarea durerii. Efectul poate fi resimțit de obicei după prima procedură. În total, ele sunt repartizate de 3 până la 6.
Este de asemenea folosit Terapie cu laser. Această tehnologie este, de asemenea, confortabilă atunci când poate fi prescrisă pacienți cu diferiți stimulanți, inclusiv cardio și nu este îngrijorat de faptul că are loc eșecul. Laserul nu este utilizat numai pentru tratamentul bolilor asociate cu problemele coloanei vertebrale, ci și pentru tratamentul complicațiilor diabetului și a zahărului herpes care au fost deja discutate.
Laserul promovează o vindecare bună. În plus, dispozitivul îmbunătățește microcirculația în coloana vertebrală în sine și, pe baza acestui lucru, performanța discurilor se îmbunătățește. Drept urmare, edemul și inflamația sunt îndepărtate și durerea dispare.
blocadă
Un „blocaj” în medicină nu este nou. În cazul durerii severe, pacienților li s -a prescris injecții în zona în care se află focalizarea durerii direct. De atunci, nu s -a schimbat puțin în clinicile de secție. În conformitate cu recomandările internaționale, aceste proceduri trebuie efectuate numai sub control, folosind dispozitive speciale cu care puteți monitoriza procesul în timp real. Consecințele unei injecții nereușite pot fi foarte diferite: în cel mai bun caz, medicamentul, care nu este introdus, dacă este necesar, nu atinge efectul necesar în cel mai rău caz - acest lucru este afectat de complicații grave.
Introducerea medicamentului trebuie efectuată sub control radiologic: fluoroscopie, CT, RMN, ecografie, deoarece medicamentul este administrat în mod specific în zona în care sursa este durere. În cazul în care medicul obține un mod greșit, acest lucru este afectat atât cu opțiunea de respirație a pacientului, cât și cu anestezia totală a coloanei vertebrale.
Esența blocajului este că medicamentul inserat de la câteva luni la șase luni împiedică impulsul să se răspândească prin nerv, care este implicat în pulsul nervos. Deși această procedură nu garantează un efect constant, îmbunătățește semnificativ calitatea vieții pacientului: o persoană uită temporar durerea, poate dormi calm sau poate intra în afacerea ta.
Funcționare - încărcare a durerii
Dacă medicamentele nu ajută - nici pastile, nici injecții, dacă fiziocrația este ineficientă, neurochirurgii vin să salveze. Tehnologiile moderne permit acestor experți să se întoarcă la viață fără durere din partea pacienților care nu suferă un an la rând. Există multe metode: de la manipulări cu cea mai minimă intervenție în organism la operații chirurgicale complexe cu proteze vertebrale a corpului.
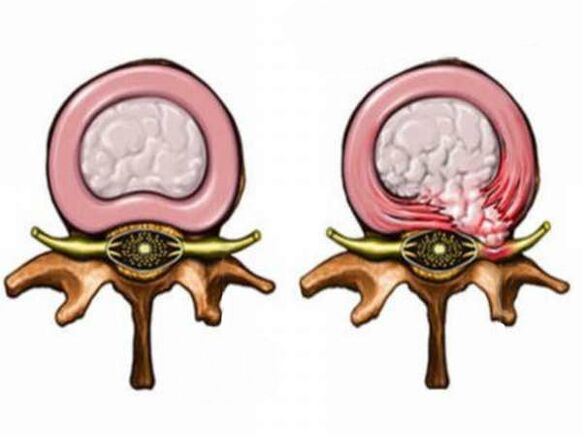
Cu hernie care a lipit nervul, este recunoscută atât de mult și cea mai eficientă și cea mai eficientă metodă specificată Frecvență radio. De fapt, acesta este un fel de blocaj, doar în loc de un medicament care scutește durerea doar pentru o perioadă, se folosește un curent electric care poate rezolva complet problema. Adesea, o ablație are loc după blocaj, datorită căreia medicii primesc o înțelegere clară a nervului este necesar să influențeze. Procedura este plătită și furnizată prin cote.
Procedura se realizează în 20 de minute. Se numește chirurgie, dar, de fapt, este o manipulare chirurgicală care se efectuează sub anestezie locală care este neapărat sub controlul dispozitivelor speciale. În primul rând, sindromul durerii este reprodus și, dacă pacientul confirmă că aceasta este exact durerea pe care o experimentează în mod normal, dăm o descărcare de puls - iar durerea este separată, ca să zic așa.
În cazuri speciale, se folosesc metode NeurostimularePrintre ele se numără implementarea electrodului. Pacientul este realizat: chirurgul se concentrează pe un dispozitiv mic în centrul atenției durerii, ceea ce suprimă pulsul durerii în timp real. Pacienții primesc această procedură prin cote.
Există momente în care ați efectuat deja diferite tipuri de intervenții chirurgicale, dar sindromul durerii a fost păstrat, cu excepția unuia sau celălalt grad, atunci stabilim un stimul - mai întâi în modul de testare și dacă efectul dorit este obținut, atunci îl stabilim pentru totdeauna. Aceasta este o operație care se realizează cu o tăietură mică. Singurul lucru este că pacientul trebuie să vină să testeze controlul în mod regulat.
Ce riscăm
Mulți pacienți consideră riscul operației la care este schimbată sau respinsă deloc. În neurochirurgie există tehnologii cu care puteți calcula eficacitatea operației exact și care simptome dispar după aceea și care rămân.
Probabilitatea unei extinderi a durerii după operație nu depășește 1-1,5%. Ierburile din alte locuri pot apărea cu adevărat, dar aceasta nu este o complicație, ci răspândirea bolii, care apare adesea la pacienții tineri nedisciplinați. De îndată ce durerea pleacă, ei se întorc la stilul de viață obișnuit: conduc în spatele volanului și iau din nou antrenamentul. Și asta este categoric imposibil de făcut.
Osteochondroza este responsabilă pentru tot?
Osteochondroza este o modificare degenerativă cronică-degenerativă-detrofic în spațiul discului intervertebral. Toți oamenii cu vârsta peste 25 de ani au semne de osteochondroză. Este imposibil să evitați osteochondroza, dar vă puteți proteja de complicațiile sale care provoacă dureri de spate.
De ce și nu altfel?
Trebuie să petrec timp, efort și bani pentru tratament: tablete, injecții, fizioterapie dacă puteți face o operație mică imediat și scăpați de durere pentru toată lumea? - Pacienții au pus din ce în ce mai mult această întrebare. Răspunsul este de obicei clar: da, ai nevoie! Chestia este că unitățile ajung la operațiuni cu diagnostic precis și tratament adecvat. Restul durerii va fi eliberat în primele etape ale ajutorului - în medie, 30% dintre pacienți sunt producți în fiecare fază.
O greșeală în care oamenii care au văzut o conducere sau o hernie în imagine au alergat imediat la chirurg și s -au ocupat de specialiștii fazelor de sprijin anterioare. În cazurile în care modificările sunt nesemnificative, operația nu este necesară. În plus, cu stilul de viață potrivit care se ocupă de exerciții de fizioterapie, înot, monitorizarea greutății corpului său -, o persoană cu osteocondroza atât de numită se poate simți sănătoasă și nu are durere.
Este important ca pacientul să aibă un diagnostic precis în fiecare etapă și să fie prescris tratamentul corect. Acest lucru poate fi obținut doar într -o manieră colegială. Conform exemplului experienței străine, se propune, de asemenea, introducerea unei noi specializări, cum ar fi un algolog, un fel de terapeut care este specializat în durere, un medic care are cunoștințele de un neurolog și intervenționist anestezist care poate fi tratat fără o intervenție chirurgicală care nu poate fi condusă la o operație, astfel încât să nu prevină pacientul.



































