Hernia de disc se manifesta mai des ca osteocondroza legata de varsta datorita uscaciunii si fragilitatii inelului fibros. Dar acesta este doar unul dintre factorii de risc. Altele sunt:
- Tensiune puternică asupra coloanei lombare din cauza supraponderală.
- Slăbiciune a sistemului muscular.
- Moştenire.
- Un stil de viață sedentar și, prin urmare, o compresie constantă a structurilor vertebrale.
- Fumat.
- Activitate fizică grozavă.
Conform statisticilor medicale, această boală apare de multe ori mai des la bărbați decât la femei.
Care sunt cele mai frecvente cauze ale bolii:
- Leziuni în urma accidentelor rutiere sau căderilor.
- Ridicarea obiectelor grele cu distribuție incorectă a sarcinii.
- Scolioza sau lordoza, care pune stres crescut asupra anumitor zone ale coloanei vertebrale.
- Displazia articulației șoldului.
- Boli cronice, inclusiv tuberculoza coloanei vertebrale, neoplasme, sifilis.
- Tulburări metabolice (ereditare și dobândite).
Toți acești factori fac ca cartilajul și oasele coloanei vertebrale să se uzeze și să slăbească. Și acesta este motivul principal pentru hernia intervertebrală.
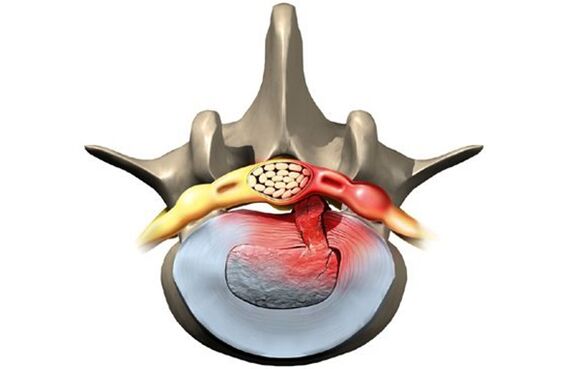
Etapele dezvoltării bolii
Fără un tratament adecvat, boala progresează și starea discurilor intervertebrale deteriorate se înrăutățește. Există patru etape în dezvoltarea bolii:
- Incident. Discul intervertebral s-a deplasat destul de mult, nu mai mult de doi milimetri. Nucleul pulpos nu iese dincolo de corpul vertebral.
- Proeminență lombară. Marginea discului iese cu până la 1, 5 mm deasupra corpului vertebral, dar nu se observă deplasarea nucleară.
- extrudare. Nucleul iese dincolo de corpul vertebral.
- Convulsii. Nucleul practic cade și atârnă deasupra vortexului sub forma unei picături. În această etapă există riscul de rupere a inelului fibros și de scurgere a secreției fluide.
În prima etapă a bolii, o persoană aproape că nu este îngrijorată, uneori există dureri de spate, dar trece rapid. Pe măsură ce boala se dezvoltă, starea de sănătate se deteriorează, simptomele devin mai dureroase și alarmante. Dacă diagnosticul nu este pus la timp și tratamentul nu este inițiat, consecințele sunt posibile: paralizia picioarelor și tulburări severe ale sistemului nervos.
Cum arată o hernie lombosacrală?
Hernia de disc se poate manifesta cu următoarele simptome:
- Dureri lombare.
- Durere la mers care iradiază în regiunea coapsei.
- Amorțeală a picioarelor, degetelor, zonelor de pe suprafața piciorului inferior și a coapsei.
- Greutate la picioare.
- Rigiditatea mișcării.
Pentru a nu căuta ajutor medical prea târziu, merită să analizați mai detaliat simptomele bolii. Ele pot fi împărțite în trei grupe.
Sindromul durerii
Durerea de hernie a coloanei vertebrale lombare este un simptom cheie. Deja în prima etapă, durerea apare în zona discului intervertebral deteriorat, mai ales după o leziune. Ele pot crește sau slăbi și apoi reapar. De cele mai multe ori, regiunea sacră nici măcar nu doare, dar doare, mai ales în timpul efortului fizic sau al muncii sedentare prelungite. Când o persoană se întinde pe o parte sănătoasă și flectează piciorul, durerea dispare complet. Această condiție poate dura câteva luni.
Cu un tratament în timp util pentru ajutor medical, este ușor să scapi de problemă. Este suficient să-ți iei rămas bun de la obiceiurile proaste și să faci exercițiile de kinetoterapie recomandate de medicul tău.
În fiecare zi, zona afectată va crește și starea țesutului discului se va înrăutăți. Trecerea la gradul doi al bolii este semnalată de durere crescută. Acum poate fi simțit nu numai în zona sacrală, ci acoperă întregul spate inferior, iradiază în zona gâtului, pe fiecare mușchi al coloanei vertebrale, fese, coapse, picioare, picioare și degete de la picioare. Disconfortul se manifesta cu activitatea fizica, chiar daca este nesemnificativa - tuse sau stranut.
Sindromul vertebral
Durerea crescută în a doua etapă este însoțită de spasme constante ale mușchilor spatelui. Acest lucru duce la un disconfort și mai mare pentru pacient. Nu se poate mișca liber, să-și îndrepte spatele, să se îndrepte. Mersul unei astfel de persoane devine incert, el se sprijină întotdeauna pe partea opusă pacientului, se lasă.
Calitatea vieții unei persoane se deteriorează din cauza coordonării defectuoase a mișcărilor. Nu este bun la îndeplinirea sarcinilor stabilite la locul de muncă, iar odihna activă de la durerea constantă devine nerealistă.
Sindromul Radicular
Dacă o hernie inghinală este lăsată nesupravegheată de un medic, boala progresivă duce la compresia rădăcinilor coloanei vertebrale, ceea ce le face să moară și accesul sângelui la țesutul discului intervertebral deteriorat devine aproape imposibil. Simptomele caracteristice stadiilor severe ale bolii apar:
- Slăbirea mușchilor picioarelor. Pacientul nu se poate ghemui, întinde sau sări. Urcatul scărilor este, de asemenea, dificil pentru el.
- Amorțeală a zonei afectate și a zonelor înconjurătoare. Pielea devine insensibilă și palidă, apar pielea de găină și senzații de furnicături. Pacienții se plâng de hiperhidroză în zona și picioarele afectate sau, dimpotrivă, uscarea excesivă a pielii.
- Lumbago. Pacientul suferă de lombago în regiunea lombară cu durere acută, înjunghiată, care crește cu fiecare mișcare. Dacă este lăsată netratată, duce la distrugerea articulațiilor șoldului și genunchiului.
- O subțiere vizibilă a piciorului dureros, ceea ce duce la asimetrie posturală.
- Perturbarea organelor pelvine. Afecțiunile urologice și ginecologice sunt agravate, libidoul dispare, sunt posibile diaree, incontinență urinară.
În cazurile severe de hernie spinală, există riscul de paralizie, dizabilitate și chiar deces.
Diagnosticul patologiei
Când o persoană are dureri severe de spate, trebuie să facă o programare la un neurolog. El va efectua o examinare cu analize medicale:
- Identificarea reflexelor din tendoanele extremităților inferioare.
- Testează ridicarea piciorului.
- Determinarea sensibilității la căldură sau frig, durere și vibrație pe întreaga suprafață a picioarelor, coapselor, feselor, abdomenului și spatelui.
Apoi, medicul va trimite pacientul pentru o scanare RMN sau CT a coloanei lombare. Cu ajutorul metodelor tomografice se realizează o imagine tridimensională a zonei afectate. Poate fi folosit pentru a determina locația și dimensiunea herniei, stadiul bolii.
Dacă există riscul de leziune a măduvei spinării, se prescriu, de asemenea, electromiografie, neurografie și mielografie cu agent de contrast. Pe baza acestor studii, medicul va stabili dacă este necesară o intervenție chirurgicală urgentă.
Tratamentul herniei de disc
O fractură vertebrală este tratată atât conservator, cât și chirurgical. Alegerea tehnicii depinde de stadiul de dezvoltare a bolii, de prezența bolilor concomitente și de contraindicații.
Terapie conservatoare
Cursul terapeutic vizează în primul rând ameliorarea durerii și ameliorarea stării pacientului.
Ce medicamente poate prescrie un medic:
- Medicamente care ameliorează durerea și inflamația. În caz de exacerbare - sub formă de injecții. Când durerea acută este ameliorată (trei până la patru zile sunt de obicei suficiente), sunt prescrise medicamente orale cu un efect similar.
- Blocarea novocainei cu adaos de corticosteroizi. O metodă similară poate opri durerea timp de două săptămâni la un moment dat. De obicei, o blocare se face cu injecții în diferite părți ale discului deteriorat.
- Relaxante musculare cu acțiune centrală. Acestea reduc activitatea musculară prin ameliorarea crampelor dureroase.
- Complexe vitamine-minerale cu accent pe elementele grupului B. Slăbesc ușor mușchii, ajută la regenerarea țesuturilor și la transmiterea impulsurilor nervoase.
După ameliorarea sindromului de durere, consumul de medicamente scade. Tratamentul bolii se face prin kinetoterapie și kinetoterapie.
În funcție de starea pacientului, sunt selectate și metode fizioterapeutice de tratament. Poate fi:
- Tratament cu căldură sau șoc electric.
- Electroforeza cu medicamente antiinflamatoare.
- Acupunctura si presopunctura.
- Hirudoterapia.
- Hidromasaj.
Masajul normal este permis numai dacă nu există sindrom de durere. Un tratament de fizioterapie mai eficient este terapia manuală cu relaxare post-izometrică.
Medicii recomandă insistent pacienților fumători să renunțe la țigări.
Ajustările dietei sunt de asemenea importante, în special pentru pacienții supraponderali. Alimentele grase, sărate, dulciurile și alcoolul trebuie excluse din meniu. O dietă frugală cu multe legume și produse lactate fermentate va ajuta organismul să suporte mai bine tratamentul și să scadă kilogramele pe spate.
Intervenție chirurgicală
Tratamentul conservator durează de obicei aproximativ două luni. Dacă nu duce la rezultatul dorit, se ia decizia de a schimba tactica terapeutică sau de a efectua o operație. Acesta din urmă este prescris pentru dureri severe, pierderea senzației la nivelul picioarelor, disfuncția organelor pelvine. În funcție de complexitatea situației, operațiunea se desfășoară în următoarele moduri:
- Metoda endoscopică. Se fac trei microincizii în zona afectată. O cameră este introdusă într-una pentru transmiterea către monitor. Celelalte două sunt folosite pentru a îndepărta proeminența herniei folosind instrumente miniaturale.
- Prin metoda discectomiei percutanate. Miezul deteriorat este îndepărtat printr-o puncție în discul intervertebral și înlocuit cu o substanță artificială.
- Prin reconstrucție cu laser. Se efectuează sub formă de puncții cu un ac special, fără a diseca țesutul. Radiația laser încălzește structurile discului intervertebral și stimulează regenerarea celulară, precum și ameliorarea durerii.
În cazuri dificile, este posibilă endoprotezarea discurilor intervertebrale - înlocuirea organului vătămat cu un implant.
Reabilitarea este necesară după intervenții chirurgicale complexe. Persoana operată trebuie să poarte corset și nu poate lua o poziție așezată timp de aproximativ trei luni. Faza ulterioară de reabilitare include practicarea gimnasticii terapeutice și a fizioterapiei.
Tehnici preventive
Ca orice altă boală, o hernie de disc este mai ușor de prevenit decât de vindecat. Ce trebuie să faceți pentru a vă menține discurile intervertebrale sănătoase:
- Calculați cu precizie sarcinile dacă munca dvs. este legată sau dacă sunteți un atlet profesionist.
- Greutatea corporală corectă (indicele său nu trebuie să depășească 30).
- Alegeți o saltea bună pentru a dormi în poziția corectă (de preferință pe spate).
- Participați la educație fizică blândă, înot, fitness.
- Încorporați exerciții în exercițiul de dimineață pentru a întări corsetul muscular al coloanei vertebrale.
- Abțineți-vă de la țigări.
- Mănâncă bine.
Dacă respectarea acestor reguli devine un obicei, riști să ai o hernie de disc doar din întâmplare.
Hernia de disc este periculoasă și are consecințe grave, iar cazurile avansate necesită mult timp pentru a fi tratate. Pentru a evita operațiile și complicațiile, dacă aveți senzații dureroase în spate, ar trebui să consultați un neurolog.
Osteocondroza
Termenul de osteocondroză în sine este derivat din două cuvinte: osteo - os și chondru - cartilaj. Mai simplu spus, este o osificare a cartilajului. Deși această interpretare este fundamental greșită. Unii merg și mai departe în amăgirile lor, crezând că osteocondroza este acumularea de săruri în articulații. În plus, sarea de masă trebuie consumată în cantități mari.
Patogeneza
În realitate, totul funcționează puțin diferit. Și mai greu. Iar sarea de masă, dacă joacă un rol în cauzarea osteocondrozei, este foarte indirectă. Osteocondroza se bazează pe distrofia și degenerarea cartilajului articular. Aceasta nu este o boală în sine, ci un proces patologic care poate fi observat aproape oriunde unde există țesut cartilaj conjunctiv.
Totuși, osteocondroza afectează în mod covârșitor coloana vertebrală. De ce asa? Cert este că între vertebre există un fel de distanțier - discuri intervertebrale (discuri intervertebrale). Sarcina fiziologică a acestor discuri intervertebrale este de a amortiza corpurile vertebrale și de a le proteja de uzura prematură datorată solicitărilor mecanice. Discul intervertebral constă dintr-un nucleu pulpos lichid interior, înconjurat de un inel fibros și o placă terminală superioară și inferioară.
Discul intervertebral este supus unui stres mecanic enorm, ceea ce duce la deteriorarea permanentă a structurilor sale la nivel celular. La oameni, aceste procese sunt prea pronunțate - aceasta este recompensa noastră pentru mersul drept. Pentru a preveni ca discul să fie complet „șters", acesta trebuie să fie constant regenerat, adică restaurat. Echilibrul proceselor de regenerare a leziunilor este cel care determină structura normală a discului intervertebral. Un alt detaliu curios este că discurile intervertebrale nu sunt alimentate cu sânge și substanțe nutritive prin vasele de sânge care au crescut împreună în copilărie, ci mai degrabă difuz din țesutul osos al corpurilor vertebrale. Din nou, plătind pentru capacitatea de a merge pe două membre, nu pe patru.
Ca urmare, discurile intervertebrale sunt ușor lezate din punct de vedere anatomic și fiziologic. Orice proces negativ din organism duce la un dezechilibru în regenerarea daunelor și dezvoltarea distrofiei și degenerarea discurilor intervertebrale. Un geam defect structural nu mai poate rezista la solicitarea mecanică corectă. Sub presiune excesivă din partea vertebrelor de deasupra, discurile intervertebrale sunt deplasate în direcții diferite, de obicei în lateral și în spate. Acest proces este cunoscut sub numele de hernie de disc.
Țesutul osos al vertebrelor care și-a pierdut căptușeala cartilajului este, de asemenea, supus uzurii mecanice. Datorită traumatismelor constante pe suprafața marginală anterioară a corpurilor vertebrale, se formează creșteri osoase patologice - osteofite. Se dezvoltă spondiloza. Datorită degenerării și deplasării discului intervertebral, spațiile intervertebrale se micșorează, canalul rahidian se îngustează și rădăcinile nervilor spinali devin așa-numitele găuri foraminale.
cauze
Cauzele sau factorii etiologici ai osteocondrozei sunt diverse. Pot fi ambele locale, adică. H. cauzate de patologia coloanei în sine și de tulburări generale la nivelul organismului. Orice patologie care duce la o încălcare a structurii coloanei vertebrale sau la tulburări metabolice poate fi considerată cauza osteocondrozei. În acest sens există:
- Modificări ale configurației coloanei vertebrale (scolioză, lordoză patologică sau cifoză)
- Alte defecte musculo-scheletice - picioare plate, centura scapulară îngustă, anomalii pelvine
- Rana la coloana
- Imunitate slabă
- Tulburări metabolice - osteoporoză, obezitate, diabet zaharat, boli tiroidiene
- Boli ale sistemului cardiovascular - ateroscleroză, hipertensiune arterială
- Tulburări digestive care au ca rezultat o absorbție insuficientă a nutrienților din tractul gastrointestinal
- Moştenire.
Trebuie remarcat faptul că condițiile patologice de mai sus nu duc neapărat la osteocondroză. Acest lucru necesită expunerea constantă la anumiți factori predispozanți - hipotermie, malnutriție, sedentarism sau, dimpotrivă, efort fizic excesiv.
Simptome
Osteocondroza în sine este un proces asimptomatic. În același timp, semnele degenerarii discului intervertebral sunt diverse. Cum se face? Cert este că manifestările clinice ale osteocondrozei se datorează complicațiilor sale - hernii de disc, spondiloză, sciatică, îngustarea canalului spinal.
În plus, clinica este foarte variabilă în funcție de localizarea predominantă a procesului la nivelul coloanei cervicale, toracice sau lombare. Ultima secțiune este cel mai frecvent afectată, deoarece partea inferioară a spatelui primește cantitatea maximă de activitate fizică. Semne de osteocondroză a regiunii lombo-sacrale:
- Durere (lumbodynie, lumbago, sciatică)
- Mișcare restricționată a spatelui și a extremităților inferioare (claudicație intermitentă)
- Aici tulburări senzoriale de tip parestezie - amorțeală, senzație de arsură, târâre
- Tensiune patologică în mușchii lombari
- Fără tratament, tulburări funcționale ale organelor pelvine.
Osteocondroza cervicală se observă ceva mai rar decât lombo-sacrală. Cu toate acestea, această patologie este, de asemenea, destul de comună. În plus față de simptomele tipice de durere (cervicalgia), sensibilitatea redusă și mișcările extremităților superioare, osteocondroza cervicală are propriile sale particularități datorită fluxului sanguin afectat la creier. Aceste proprietăți se manifestă:
- insomnie
- Dureri de cap, amețeli
- Greață periodică
- Slăbiciune generală, oboseală ușoară
- Fluctuații ale tensiunii arteriale
- Ocazional dureri de dinți
- Reacții comportamentale sub formă de lacrimi, iritabilitate.
Zona toracică cu osteocondroză este relativ rar afectată. Pacienții în acest caz sunt oameni care sunt forțați profesional să stea într-o poziție stabilă și inconfortabilă - studenți, elevi, programatori, angajați de birou. Simptomele osteocondrozei în acest caz sunt următoarele:
- Dureri în piept și parestezii
- Dispnee
- Senzație de bătăi ale inimii
- Mișcare restricționată a coloanei vertebrale toracice.
diagnostic
Din toate cele de mai sus, este clar că osteocondroza este o boală cameleonică. Datorită asemănării semnelor, este ușor să-l confundați cu accidentul vascular cerebral, hipertensiunea arterială, infarctul miocardic, angina pectorală, tulburările nevrotice. Prin urmare, pentru a pune un diagnostic corect, este necesar un diagnostic complex cuprinzător pentru a determina corect simptomele și tratamentul osteocondrozei.
Pe lângă interogarea și clarificarea clasică a plângerilor pacienților, acest diagnostic ar trebui să includă un examen medical și metode speciale de examinare. Aceste metode includ raze X ale coloanei vertebrale, ultrasunete ale organelor interne. Recent, tomografia computerizată și imagistica prin rezonanță magnetică au fost folosite cu succes pentru a diagnostica osteocondroza.
tratament
Tacticile terapeutice pentru osteocondroză includ utilizarea:
- Medicament
- masaj
- Procedura de fizioterapie
- Fizioterapie (terapie prin mișcare)
- Terapie manuală
- acupunctura.
Medicamentele pentru osteocondroză au ca scop în principal ameliorarea durerii și eliminarea proceselor inflamatorii din rădăcinile nervoase. Medicamentele AINS sunt utilizate în acest scop. În diferite combinații, aceste medicamente sunt adesea folosite sub formă de unguente, injecții și tablete pentru tratamentul osteocondrozei. Trebuie amintit că aceste medicamente au un efect negativ asupra ficatului, stomacului și intestinelor. Ca urmare, pot agrava tulburările metabolice în osteocondroză. Ele ameliorează bine durerea blocajului cu anestezice locale. Efectul acestor agenți este de scurtă durată și nu afectează în niciun caz evoluția osteocondrozei în ansamblu.
Cu ajutorul unor medicamente precum condroprotectoare, imunostimulante și vitamine cu minerale, este posibilă îmbunătățirea proceselor metabolice la nivel local și corporal. Condroprotectorii sunt utilizați în tablete, unguente și fiole. Dintre tonice, vitamina C, grupa B, este folosită în combinație cu minerale. În acest sens, suplimentele de calciu sunt cele mai preferate. De fapt, contrar unor afirmații eronate, osteocondroza nu se bazează pe un exces, ci doar pe o lipsă de calciu.
După ameliorarea cu succes a exacerbării, vor fi prezentate kinetoterapie, masaj și terapie cu exerciții fizice. Metodele fizice utilizate sunt electroforeza cu calciu, fonoforeza cu hidrocortizon, amplipuls și terapia cu parafină. Toate aceste măsuri au ca scop eliminarea durerii și a inflamației la nivelul rădăcinilor nervoase, ligamentelor și mușchilor. Masajul pentru osteocondroză se efectuează conform metodei general acceptate. Zona de masaj este selectată în funcție de locația osteocondrozei. Extinderea intervalului de mișcare se realizează cu ajutorul terapiei cu exerciții fizice. La început, în faza de exacerbare, practic nu există încărcări dinamice. Pacientul este întotdeauna într-o postură optimă. În acest moment, este de dorit să purtați dispozitive de imobilizare - un corset lombar, gulerul de gât al lui Shants. Când exacerbarea este eliminată, volumul și durata mișcărilor în timpul terapiei cu exerciții cresc.
Recent, în tratamentul osteocondrozei s-au folosit metode netradiționale de tratament - acupunctura, terapie manuală, osteopatie. Acupunctura este un efect asupra anumitor puncte biologic active de-a lungul coloanei vertebrale, asupra auriculelor, a mâinilor și a picioarelor. În terapia manuală, poziția normală a vertebrelor și a discurilor intervertebrale este restabilită prin intervenția manuală de către un specialist. Și în cursul osteopatiei, tehnicile vizate asigură integritatea structurală a sistemului musculo-scheletic. În absența efectului măsurilor conservatoare pentru tratarea osteocondrozei, durerii persistente, complicațiilor, este indicată intervenția chirurgicală. Discul intervertebral deplasat patologic este îndepărtat. În prezent se efectuează o microdiscectomie în acest scop - îndepărtarea endoscopică a unui disc intervertebral deplasat.



































